Les cellules souches hématopoïétiques sont les principales sources de sang. Ces cellules spécifiques se trouvent dans la moelle osseuse. Elles produisent toutes sortes de cellules sanguines, comme les globules rouges, les globules blancs et les plaquettes. Chaque cellule sanguine mature provient de cellules souches hématopoïétiques. En cas de maladie sanguine grave, les médecins peuvent avoir recours à la transplantation. Lors d'une transplantation, des cellules souches hématopoïétiques saines remplacent les cellules endommagées. La transplantation est source d'espoir. Elle peut aider les enfants comme les adultes. Elle sauve des vies. Elle fonctionne grâce aux cellules souches hématopoïétiques. La transplantation offre une nouvelle chance aux patients. Elle exploite le pouvoir particulier des cellules souches hématopoïétiques.
Cellules souches hématopoïétiques
Ce qu'ils sont
Hématopoïétique cellules souches Elles constituent la base du système hématopoïétique. Ces cellules sont rares et très importantes. Elles peuvent produire tous les types de cellules sanguines de l'organisme. Les scientifiques appellent ce pouvoir particulier la pluripotence. Les cellules souches hématopoïétiques produisent des globules rouges, des globules blancs et des plaquettes. Elles peuvent également se reproduire, contribuant ainsi au bon fonctionnement du système hématopoïétique tout au long de la vie. Les cellules progénitrices hématopoïétiques proviennent de ces cellules souches. Elles contribuent à la transformation des cellules en différentes cellules sanguines. Ce processus est appelé différenciationLa différenciation permet à chaque cellule de devenir un certain type de cellule sanguine.
Où les trouver
La plupart des hématopoïétiques cellule soucheLes cellules souches hématopoïétiques se trouvent dans la moelle osseuse. La moelle osseuse est leur principal lieu de résidence après la naissance. Lors de la croissance du bébé, ces cellules apparaissent d'abord dans la région aorte-gonades-mésonéphros. Elles migrent ensuite vers le foie, puis s'installent dans la moelle osseuse. Chez les adultes en bonne santé, la moelle osseuse reste leur principal lieu de résidence. Certaines cellules souches hématopoïétiques sont également présentes dans le sang périphérique et le sang du cordon ombilical. Les médecins prélèvent des cellules souches du sang périphérique et du sang du cordon ombilical. Ces cellules sont utilisées pour aider les personnes nécessitant une greffe de cellules souches hématopoïétiques.
Propriétés clés
Les cellules souches hématopoïétiques sont spéciales en raison de ce qu’elles peuvent faire.
- Ils peuvent se copier et devenir également des cellules sanguines différentes.
- L’auto-renouvellement se produit lorsque les cellules se divisent et produisent davantage de cellules souches.
- La différenciation leur permet de se transformer en globules rouges, en globules blancs ou en plaquettes.
- La plupart de ces cellules restent silencieuses et ne se divisent pas tout le temps.
- La niche de la moelle osseuse envoie des signaux pour contrôler ce que font les cellules.
- Ces les cellules peuvent passer de la moelle osseuse au sang.
- Ils peuvent gérer le stress, comme l’irradiation, et peuvent aider à réparer les tissus hématopoïétiques endommagés après une greffe.
Remarque : Le bon équilibre entre l’auto-renouvellement et la différenciation maintient le système hématopoïétique en bonne santé et prêt à aider le corps.
Comment fonctionnent les cellules souches hématopoïétiques
Production de cellules sanguines
Les cellules souches hématopoïétiques sont essentielles au système hématopoïétique. La plupart de ces cellules se trouvent dans la moelle osseuse. Elles produisent davantage de cellules souches par auto-renouvellement. Elles produisent également de nouvelles cellules sanguines par différenciation. L'organisme doit remplacer chaque jour les cellules sanguines anciennes ou endommagées. Les cellules souches hématopoïétiques contribuent à la production de milliards de nouvelles cellules chaque jour. C'est dans la moelle osseuse que cela se produit.
- Les adultes produisent environ 400 à 500 milliards de nouvelles cellules sanguines chaque jour.
- Les cellules souches hématopoïétiques de la moelle osseuse en sont la principale source.
- Ces cellules utilisent auto-renouvellement et différenciation pour maintenir le nombre de cellules sanguines stable.
La différenciation suit certaines étapes. Chaque type de cellule sanguine provient de cellules souches hématopoïétiques selon une méthode particulière :
| Type de cellules sanguines | Voie de différenciation des cellules souches hématopoïétiques | Lieu de maturation |
|---|---|---|
| globules rouges | HSC → érythroblaste → réticulocyte → érythrocyte mature | Moelle |
| globules blancs | – Lignée myéloïde : HSC → myéloblaste → myélocyte → granulocytes (basophiles, éosinophiles, neutrophiles) – Lignée myéloïde : HSC → monoblaste → monocyte – Lignée lymphoïde : CSH → lymphoblaste → lymphocytes T, lymphocytes B, cellules tueuses naturelles | Moelle osseuse et tissus lymphoïdes |
| plaquettes | HSC → mégacaryoblaste → mégacaryocyte → fragments plaquettaires | Moelle |
Le système hématopoïétique a besoin d'un équilibre entre auto-renouvellement et différenciation. Cet équilibre maintient un apport sanguin sain et régulier.
Soutien du système immunitaire
Les cellules souches hématopoïétiques aident le système immunitaire Elles produisent également toutes les cellules immunitaires spécifiques qui combattent la maladie. Leur auto-renouvellement permet à ces cellules de maintenir un système immunitaire fort à vie. Différenciation Les cellules T, B et NK sont impliquées dans la formation des cellules T, B et NK. Ces cellules protègent l'organisme des germes.
Les médecins utilisent des cellules souches hématopoïétiques lors des greffes de moelle osseuse. Ces greffes aident à reconstruire un système immunitaire affaibli. Les patients reçoivent de nouvelles cellules. cellules immunitaires qui combattent les infections. La moelle osseuse est un refuge pour les cellules souches hématopoïétiques. Elle les protège et contribue à contrôler leur auto-renouvellement et leur différenciation.
Remarque : Les scientifiques étudient la façon dont les cellules souches hématopoïétiques réagissent aux signaux et se transforment en cellules immunitaires. Ces recherches contribuent à améliorer les traitements contre des maladies comme le cancer. En savoir plus sur l'auto-renouvellement et la différenciation permet aux médecins de soutenir le système immunitaire de nouvelles façons.
Greffe de cellules souches hématopoïétiques
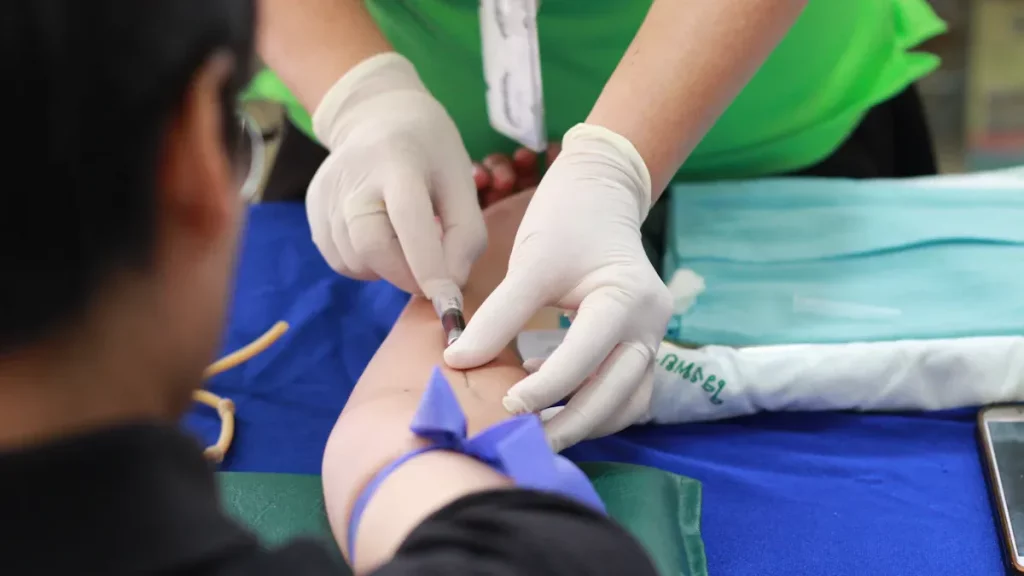
Traitement des troubles sanguins
Les médecins utilisent transplantation de cellules souches hématopoïétiques Pour de nombreuses maladies hématologiques et immunitaires difficiles. Ce traitement remplace les cellules hématopoïétiques malades ou endommagées par des cellules saines. Ces nouvelles cellules aident l'organisme à produire à nouveau des cellules sanguines normales. La thérapie par cellules souches hématopoïétiques peut guérir ou contrôler des maladies qui ne guérissent pas avec d'autres traitements.
Certains troubles sanguins et immunitaires courants traités par greffe de cellules souches hématopoïétiques sont :
- Thalassémie
- Anémies
- Drépanocytose
- Déficit immunitaire combiné sévère (DICS)
- Syndrome de Wiskott-Aldrich
- maladie de Krabbe
- Syndrome de Hurler
- Leucodystrophies
- Adrénoleucodystrophie (ALD)
- Anémie aplasique sévère (AAS)
- Leucodystrophie métachromatique (MLD)
Les médecins utilisent également des hématopoïétiques thérapie par cellules souches pour certains cancers, comme la leucémie et le lymphome. Cette thérapie redonne espoir aux patients lorsque les autres traitements s'avèrent inefficaces.
Processus de transplantation
La greffe de cellules souches hématopoïétiques comporte plusieurs étapes importantes, chacune contribuant à optimiser le résultat de la greffe.
- Sélection des donateurs
Les médecins recherchent un bon donneur. Il peut s'agir de membres de la famille, de volontaires ou d'unités de sang de cordon. Le meilleur donneur est généralement celui qui présente une compatibilité génétique proche, ce qui réduit les risques de problèmes. - Évaluation et tests pré-transplantation
L'équipe médicale vérifie si le patient est prêt pour la transplantation. Elle effectue des examens pour déterminer la meilleure façon de l'aider. - Collecte de cellules souches
Les médecins prélèvent des cellules souches hématopoïétiques du donneur. Ils utilisent la moelle osseuse, le sang périphérique ou le sang de cordon ombilical. La plupart des adultes reçoivent des cellules souches du sang périphérique. Le sang de cordon ombilical est souvent utilisé chez les enfants. - Traitement revitalisant
Le patient reçoit une chimiothérapie, une radiothérapie, ou les deux. Cela détruit les cellules malades et prépare l'organisme à recevoir de nouvelles cellules souches. - Infusion de cellules souches
L'équipe médicale injecte les cellules souches dans le sang du patient. Cela ressemble beaucoup à une transfusion sanguine. - Phase neutropénique
Le système immunitaire du patient est désormais très affaibli. Les médecins lui administrent des antibiotiques et d'autres médicaments pour stopper les infections. - Greffe et récupération
Les nouvelles cellules souches hématopoïétiques migrent vers la moelle osseuse. Elles commencent à fabriquer de nouvelles cellules sanguines. La greffe a lieu environ 12 à 30 jours après la transplantation. Les médecins vérifient la numération globulaire et surveillent l'apparition d'éventuels problèmes. - Soins post-transplantation
Le patient nécessite un suivi attentif. Les médecins recherchent des problèmes tels qu'une réaction du greffon contre l'hôte, des infections et des lésions organiques. Le rétablissement complet du système immunitaire peut prendre jusqu'à un an.
Conseil : Les patients doivent suivre des règles strictes pour éviter toute infection pendant leur convalescence. Ils devront peut-être éviter les foules, certains aliments et les animaux pendant plusieurs mois.
Le tableau ci-dessous présente les principales sources de cellules souches hématopoïétiques et quelques différences :
| Source | Utilisation courante | Avantages | Considérations |
|---|---|---|---|
| Moelle | Enfants, quelques adultes | Risque plus faible de GVHD | Prise de greffe plus lente |
| sang périphérique | La plupart des adultes | Une prise de greffe plus rapide | Risque accru de GVHD |
| Sang de cordon | Enfants, aucun donneur compatible | Facile à collecter, correspondance moins stricte | Dose cellulaire plus faible, récupération plus lente |
Histoires de réussite
La greffe de cellules souches hématopoïétiques a sauvé de nombreuses vies. Certaines personnes restent en bonne santé longtemps, voire guérissent. Par exemple, le « patient de Berlin » a bénéficié d'une greffe de cellules souches provenant d'un donneur présentant une mutation génétique spécifique. Cette greffe a permis une rémission durable du VIH, démontrant ainsi l'efficacité de la thérapie par cellules souches hématopoïétiques.
Les enfants atteints de leucémie ont également bénéficié d'une aide précieuse. Des études récentes montrent que les enfants atteints de leucémie aiguë lymphoblastique (LAL) à très haut risque ont un taux de survie à cinq ans de 65% après une greffe de cellules souches. Pour la leucémie aiguë myéloïde (LAM), le taux de survie à cinq ans est de 74%. Ces chiffres témoignent de l'efficacité de la greffe de cellules souches hématopoïétiques.
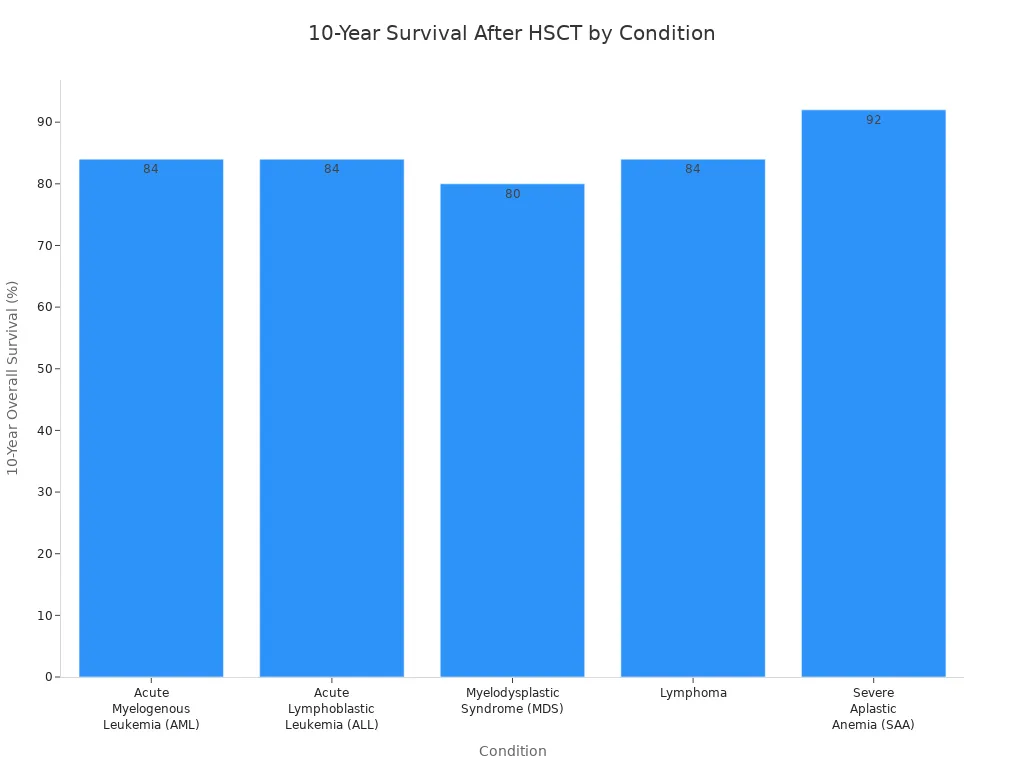
| Condition | Survie globale à 10 ans | Survie sans maladie à 10 ans | Taux de rechute sur 10 ans | Mortalité sans rechute à 10 ans |
|---|---|---|---|---|
| Leucémie myéloïde aiguë (LMA) | 84% | 82% | 10% | 9% |
| Leucémie aiguë lymphoblastique (LAL) | 84% | 82% | 9% | 9% |
| Syndrome myélodysplasique (SMD) | 80% | 78% | 10% | 12% |
| lymphome | 84% | 82% | 6% | 11% |
| Anémie aplasique sévère (AAS) | 92% | N / A | N / A | N / A |
Les médecins du monde entier réalisent près de 90 000 greffes de cellules souches hématopoïétiques chaque année. Ce chiffre ne cesse d'augmenter, car de plus en plus de personnes bénéficient de cette thérapie vitale. La greffe de cellules souches hématopoïétiques redonne espoir aux personnes atteintes de maladies autrefois considérées comme incurables. Grâce à la recherche et à l'amélioration des soins, davantage de patients survivront et vivront en bonne santé après la greffe.
L'avenir des cellules souches hématopoïétiques
Progrès de la recherche
Les scientifiques apprennent de nouvelles choses sur cellules souches hématopoïétiquesIls ont découvert un processus appelé trogocytose associée à c-Kit. Au cours de ce processus, les cellules souches hématopoïétiques absorbent les protéines membranaires des macrophages. Cela permet de contrôler si les cellules restent dans la moelle osseuse ou migrent dans le sang. Si les médecins parviennent à améliorer ce processus, ils pourraient collecter davantage de cellules souches hématopoïétiques pour les greffes. À l'heure actuelle, de nombreux médicaments ne libèrent pas suffisamment de cellules. Cette recherche pourrait résoudre ce problème.
La transplantation allogénique a beaucoup évolué depuis les années 1950. Les médecins sélectionnent désormais de meilleurs donneurs et utilisent des traitements plus sûrs avant les greffes. Ils gèrent également mieux la réaction du greffon contre l'hôte. Ces changements rendent transplantation hématopoïétique Plus sûres et plus efficaces. L'édition génétique a également amélioré les thérapies hématopoïétiques. De nouveaux outils comme CRISPR-Cas9 et les éditeurs de bases peuvent modifier l'ADN des cellules souches hématopoïétiques. Ces outils aident à traiter des maladies comme la drépanocytose et la thalassémie. Les essais cliniques utilisent désormais ces outils pour corriger des problèmes liés à un seul gène. Les chercheurs travaillent sur des méthodes plus sûres et plus efficaces d'utilisation de l'édition génétique dans les thérapies hématopoïétiques.
Élargir les options de traitement
Les thérapies par cellules souches hématopoïétiques permettent désormais de traiter davantage de maladies. Les médecins les utilisent pour traiter des troubles sanguins, des problèmes immunitaires et certains cancers. Parmi les affections concernées, on trouve :
- Déficits immunitaires primaires tels que le déficit immunitaire combiné sévère par déficit en ADA (DICS), le DICS lié à l'X et le syndrome de Wiskott-Aldrich
- Hémoglobinopathies comme la drépanocytose et la bêta-thalassémie
- Troubles du stockage et du métabolisme comme la maladie de Gaucher et les mucopolysaccharidoses
- Cytopénies congénitales et anomalies des cellules souches, telles que l'anémie de Fanconi et le syndrome de Schwachman-Diamond
- Thérapies à base de cellules T modifiées pour certains cancers
De nombreuses thérapies hématopoïétiques sont en phase d'essais cliniques préliminaires ou déjà approuvées. Strimvelis est l'une des thérapies pour le déficit immunitaire combiné sévère (DICS) dû à un déficit en ADA. Le marché des thérapies par cellules souches hématopoïétiques connaît une croissance rapide. Les experts estiment qu'il va presque doubler au cours des dix prochaines années. L'intensification de la recherche, une meilleure compatibilité des donneurs et de nouveaux outils d'édition génétique contribuent à cette croissance.
Les thérapies hématopoïétiques posent encore des problèmes. Les médecins peinent à trouver suffisamment de donneurs compatibles, à cultiver des cellules en dehors du corps et à réduire les coûts. Le tableau ci-dessous présente certains des principaux défis à venir :
| Zone de défi | Détails |
|---|---|
| Disponibilité des donateurs | Pas assez de donneurs compatibles HLA, en particulier pour certains groupes |
| Expansion cellulaire | Difficile de cultiver suffisamment de cellules souches hématopoïétiques pour le traitement |
| Risques liés à la transplantation | Rejet de greffe, maladie du greffon contre l'hôte et complications immunitaires |
| Édition génétique | Besoin d'une édition plus sûre et plus efficace et de données de sécurité à long terme |
| Accessibilité | Les coûts élevés limitent l'accès à ces traitements |
Remarque : De nouvelles recherches et technologies contribueront à résoudre ces problèmes. L’avenir de la thérapie par cellules souches hématopoïétiques s’annonce prometteur, car les scientifiques trouvent de nouvelles solutions pour aider les patients et améliorer les traitements.
Une transplantation peut offrir un nouveau départ. La vie s'améliore souvent après une transplantation. Mais la guérison demande du temps et l'aide d'autrui. Nombreux sont ceux qui connaissent mal la transplantation. C'est pourquoi il est important d'apprendre et d'enseigner. Chacun peut contribuer en s'inscrivant comme donneur, en participant à des événements ou en parlant de la transplantation. Les nouvelles recherches et l'amélioration des soins rendent la transplantation plus sûre. De plus en plus de personnes vivent bien après une transplantation. L'avenir s'annonce prometteur pour la transplantation.
- Moyens de soutenir la transplantation :
- Rejoignez un registre de donneurs
- Plaidoyer pour la sensibilisation
- Soutenir les programmes destinés aux patients
FAQ
Qu’est-ce qu’une greffe de cellules souches hématopoïétiques ?
La greffe de cellules souches hématopoïétiques remplace les cellules hématopoïétiques malades par des cellules saines. Les médecins l'utilisent pour des maladies comme la leucémie et le lymphome. Certains troubles immunitaires sont également traités de cette manière. Les nouvelles cellules aident l'organisme à fabriquer des cellules sanguines normales.
Qui peut donner des cellules souches hématopoïétiques ?
Les médecins ont besoin de donneurs compatibles avec le type de tissu du patient. Les membres de la famille peuvent être donneurs. Des volontaires non apparentés ou des unités de sang de cordon peuvent également apporter leur aide. De nombreuses personnes s'inscrivent à des registres de donneurs pour aider les autres.
Le processus de don est-il douloureux ?
La plupart des donneurs ressentent une légère douleur ou fatigue. Les médecins utilisent des médicaments pour prélever des cellules souches dans le sang ou la moelle osseuse. La plupart des personnes se sentent mieux peu de temps après le don.
Combien de temps dure la récupération après une greffe ?
La période de convalescence varie d'une personne à l'autre. La plupart des patients restent à l'hôpital pendant des semaines. Le système immunitaire peut mettre des mois à se renforcer. Les médecins surveillent attentivement les patients pendant cette période.
Les greffes de cellules souches hématopoïétiques peuvent-elles guérir des maladies ?
Oui, les greffes peuvent guérir certains cancers du sang et certaines maladies génétiques. Leur succès dépend de la maladie et de l'état de santé du patient. Il dépend également de la compatibilité du donneur. De nombreuses personnes vivent en bonne santé après une greffe réussie.